Diabetes mellitus geht mit einer Unfähigkeit zur Aufnahme von Glukose und deren anschließender Anreicherung im Blut einher. Typ-2-Erkrankungen verlaufen in einer milderen Form als Typ-1-Erkrankungen. Grundlage der Behandlung der Erkrankung sind Ernährung und Medikamente.
Typ-2-Diabetes: Merkmale der Krankheit.
Für eine normale Funktion benötigt der Körper eine konstante Energiezufuhr, die aus der aufgenommenen Nahrung gewonnen wird. Der Hauptlieferant ist Glukose. Um Zucker in das Gewebe aufzunehmen, wird ein Hormon benötigt: Insulin, das von der Bauchspeicheldrüse produziert wird.
Bei Typ-2-Diabetes funktioniert die Drüse normal, die Zellen entwickeln jedoch eine Resistenz gegen das Hormon. Dadurch gelangt der Zucker nicht in die Zellen, sondern verbleibt im Blutplasma. Dem Körper beginnt es an Energie zu mangeln. Das Gehirn reagiert auf die Situation mit einem Signal, die Insulinproduktion zu steigern.Eine höhere Konzentration des Hormons ändert nichts an der Situation.
Allmählich nimmt die Insulinproduktion aufgrund der Abnutzung des Organs und der Erschöpfung der Reserven deutlich ab und kann sogar ganz zum Erliegen kommen. Die Krankheit entwickelt sich schleichend und weist zunächst keine ausgeprägten Symptome auf. Bei einer fortgeschrittenen Form der Erkrankung können Sie in Stadium 1 übergehen.
Gründe für die Entwicklung
Typ-2-Diabetes entsteht häufig durch Abnutzung des Körpers, sodass die Pathologie häufiger bei Menschen über 40 Jahren auftritt.
Es gibt aber auch andere Gründe und Faktoren, die die Entstehung der Krankheit auslösen:
- Übertragung auf genetischer Ebene. Wenn Sie Familienangehörige mit Diabetes (jeglicher Art) haben, erhöht sich die Wahrscheinlichkeit, an dieser Pathologie zu erkranken, um 50 %;
- Übergewichtige Menschen sind anfälliger für die Entwicklung der Krankheit, da Fettablagerungen die Empfindlichkeit der Zellen verringern und auch die Funktion der Organe beeinträchtigen;
- falsch zusammengestellte Ernährung. Häufiger Verzehr von süßen, fettigen und schnell verdaulichen Lebensmitteln;
- geringer Verbrauch von Energiereserven, tritt bei geringer körperlicher Aktivität auf;
- pathologische Veränderungen in der Bauchspeicheldrüse;
- häufige Infektionskrankheiten, die die Funktion des Verdauungstrakts beeinträchtigen;
- nervöse und körperliche Erschöpfung sowie häufiger Stress und Depression;
- häufiger Anstieg des Blutdrucks;
- Verletzung der Medikamenteneinnahme mit der Entwicklung von Nebenwirkungen, die die Funktion der Drüse beeinträchtigen.
Eine Pathologie entsteht, wenn zwei oder drei Ursachen gleichzeitig vorliegen. Manchmal wird die Krankheit bei schwangeren Frauen diagnostiziert. In diesem Fall ist sein Auftreten mit hormonellen Veränderungen im Körper verbunden. Die Krankheit verschwindet (normalerweise) nach der Geburt von selbst.
Was ist mit Diabetes?
Diabetes mellitus Typ 2 (Diät und medikamentöse Behandlung hängen zusammen: Ohne Diät ist die Einnahme von Medikamenten wirkungslos) beeinträchtigt die Funktion des gesamten Körpers. Wenn sich die Krankheit zu entwickeln beginnt, nimmt die Empfindlichkeit des Gewebes gegenüber Insulin ab. Die Bauchspeicheldrüse und andere Organe funktionieren normal.
Ohne entsprechende Behandlung steigt die Glukosekonzentration im Blut, was zu einer „Verzuckerung" der Eiweißzellen im Blut führt. Diese Veränderung verändert die Funktion der Organe. Der Körper leidet unter Energiemangel, was auch zu einer Funktionsstörung aller Systeme führt.
Der Energiemangel wird durch den Abbau von Fettzellen ausgeglichen. Der Prozess geht mit der Freisetzung von Giftstoffen einher, die den gesamten Körper vergiften und die Funktion der Gehirnzellen beeinträchtigen.
Überschüssiger Zucker führt zu Dehydrierung; Nützliche Vitamine und Mineralien werden mit Wasser ausgewaschen. Der Zustand der Blutgefäße verschlechtert sich, was zu Herzerkrankungen führt. Es erhöht auch das Risiko einer Blutgefäßverstopfung durch Blutgerinnsel. Dadurch werden Sehkraft, Leber und Nieren beeinträchtigt, da diese Organe viele kleine Blutgefäße enthalten. Die Durchblutung der Extremitäten ist beeinträchtigt.
Symptome von Typ-2-Diabetes
Im Anfangsstadium verläuft die Erkrankung ohne sichtbare Symptome. Wenn die Krankheit nicht erkannt wird oder keine angemessene Behandlung erfolgt, entwickelt sich die Pathologie weiterbegleitet von charakteristischen Symptomen:
- ein ständiges Trockenheitsgefühl im Mund, begleitet von unstillbarem Durst. Dieses Symptom tritt auf, weil eine große Menge Flüssigkeit benötigt wird, um überschüssige Glukose aus dem Blut zu entfernen. Dafür verbraucht der Körper die gesamte aus dem Gewebe einströmende Flüssigkeit und Wasser;
- die Bildung einer großen Menge Urin, wodurch eine Person häufig auf die Toilette geht;
- vermehrtes Schwitzen, das im Schlaf zunimmt;
- erhöhte Trockenheit der Haut und Schleimhäute, begleitet von Juckreiz;
- Mangel an Feuchtigkeit und schlechte Ernährung des Sehnervs führen zu Sehstörungen;
- Mikrorisse und Wunden heilen langsamer;
- aufgrund einer Fehlfunktion des Nervensystems kommt es zu willkürlichen Kontraktionen des Muskelgewebes;
- Schwellung der Extremitäten, begleitet von Schmerzen und Taubheitsgefühl;
- aufgrund von Energiemangel sind starke Schwäche, gesteigerter Appetit und Herzrhythmusstörungen zu spüren;
- ein starker Rückgang der Immunität, der häufige Erkältungen verursacht.
Im Anfangsstadium kommt es zu gesteigertem Appetit, Müdigkeit und einem häufigen Flüssigkeitsbedarf. Um Diabetes auszuschließen/bestätigen, müssen Sie Ihren Hausarzt/Kinderarzt für eine Blutzuckermessung kontaktieren. Zu Beginn der Erkrankung reicht es aus, die Ernährung zur Behandlung anzupassen.
Stufen
Abhängig von der Schwere der Symptome, den Behandlungsmerkmalen und den krankheitsbedingten Komplikationen wird Diabetes in 4 Schweregrade eingeteilt.
| Pathologiegrade | Haupteigenschaften | Unterscheidungsmerkmale |
|---|---|---|
| Licht | Die Krankheit äußert sich in einem leichten Anstieg der Blutzuckerkonzentration, was zu erhöhtem Durst, gesteigertem Appetit und Muskelschwäche führt. Es gibt keine pathologischen Veränderungen in der Körperfunktion. Als Therapie kommen Ernährungsumstellungen zum Einsatz. In seltenen Fällen werden Medikamente verschrieben. | In diesem Stadium wird in seltenen Fällen Diabetes diagnostiziert, vor allem bei ärztlichen Untersuchungen durch eine Blutuntersuchung. Die Zusammensetzung des Urins ändert sich nicht. Der Glukosespiegel liegt im Bereich von 6-7 mmol/l. |
| Durchschnitt | Die Krankheitssymptome nehmen zu. Es kommt zu einer Verschlechterung der Funktion der Sehorgane und der Blutgefäße und die Blutversorgung der Extremitäten ist gestört. Es gibt keine schwerwiegenden Funktionsstörungen des Körpers. Die Behandlung erfolgt mit Diät und Medikamenten. | Der Zuckerspiegel im Urin ist normal, im Blut liegt er bei 7 bis 10 mmol/l. |
| Schwer | Die Symptome sind ausgeprägt. Es liegt eine schwerwiegende Funktionsstörung der Organe vor (verminderte Sehkraft, ständig hoher Blutdruck, Schmerzen und Zittern in den Extremitäten). Die Behandlung erfolgt nach einem strengen Menü und der Verabreichung von Insulin (medikamentöse Therapie bringt keine Ergebnisse). | Im Urin und Blut werden hohe Zuckerwerte festgestellt. Im Blut schwankt die Konzentration zwischen 11 und 14 mmol/l. |
| Größere Schwere | Die Verschlechterung der Organfunktion ist praktisch irreversibel. Die Krankheit kann nicht behandelt werden; eine ständige Zuckerkontrolle und -regulierung durch Insulininjektionen ist erforderlich. | Die Glukosekonzentration wird im Bereich von 15–25 mmol/l gehalten. Eine Person fällt normalerweise in ein diabetisches Koma. |
Leichter bis mittelschwerer Diabetes lässt sich leicht behandeln und den Blutzucker kontrollieren. In diesen Stadien treten keine wesentlichen Veränderungen in der Körperfunktion auf. Durch Diät, Gewichtsverlust und Medikamente kann manchmal eine vollständige Genesung erreicht werden.
Diagnose
Diabetes mellitus Typ 2 (Diät und Behandlung werden nach der Diagnose verordnet) wird durch Labormethoden bestimmt. Zusätzlich wird eine Untersuchung der Hardware durchgeführt, um die Entwicklung von Komplikationen zu erkennen. Zunächst untersucht ein Spezialist den Patienten und findet heraus, wann die ersten Symptome der Pathologie entdeckt wurden.
Untersuchungsmethoden:
- Spenden Sie Blut auf nüchternen Magen. Die Glukosekonzentration wird ohne Einfluss von Nahrungsmitteln bestimmt.
- Bestimmen Sie die Zuckermenge nach dem Essen oder der Einnahme glukosehaltiger Medikamente.
- Die Dynamik des Anstiegs und Abfalls des Zuckers im Laufe des Tages wird überprüft. Notwendig, um die Richtigkeit der verordneten Behandlung festzustellen.
- Abgabe von Urin zur Bestimmung seiner Zusammensetzung (Zucker, Proteine, Aceton). Zusätzlich zur Feststellung einer Nierenfunktionsstörung.
- Eine ausführliche Blutuntersuchung zur Feststellung einer Fehlfunktion im Magen-Darm-Trakt.
- Zusätzliche Hardwareprüfungen:
- Ultraschall;
- EKG;
- Dopplerographie;
- Kapillaroskopie.

Durch eine umfassende Untersuchung können Sie den Schweregrad der Erkrankung und deren Auswirkungen auf die Organfunktion feststellen. Werden Auffälligkeiten festgestellt, wird der Patient von mehreren Fachärzten behandelt, je nachdem, welche Organe geschädigt wurden.
Die Diagnose ist auch bei Personen erforderlich, bei denen ein Risiko besteht, an der Krankheit zu erkranken (Vererbung, Übergewicht, Alter über 45 Jahre).
Behandlung von Diabetes mellitus Typ 2
Die Pathologietherapie besteht aus einer komplexen Behandlung. Je nach Schwere der Erkrankung verschreibt der Facharzt Medikamente, erstellt einen Speiseplan und verordnet körperliche Übungen zum Abnehmen.
Antihyperglykämische Medikamente
Typ-2-Diabetes wird zunächst mit einer Diät behandelt.Wenn die Behandlung keine sichtbare Wirkung zeigt, verschreibt der Facharzt Medikamente, die den Blutzuckerspiegel senken. Zu Beginn der Behandlung wird 1 Art von Medikamenten verschrieben. Um die Wirksamkeit der Behandlung sicherzustellen, wird die Medikamentenmenge schrittweise erhöht.
Arten von blutzuckersenkenden Medikamenten und ihre Wirkung:
| Art der Medikamente | Dein Zweck |
|---|---|
| Glinide und Sulfonylharnstoff-Derivate. | Wird verschrieben, um die körpereigene Insulinproduktion zu steigern. |
| Biguanide und Glitazone | Es reduziert die Glukoseproduktion in der Leber und erhöht die Empfindlichkeit des Gewebes gegenüber Zucker. Hilft, den Appetit zu reduzieren. |
| Alpha-Glucosidase-Hemmer | Reduzieren Sie die Geschwindigkeit der Glukoseaufnahme durch das Darmgewebe. |
| Gliptine und Glucagon-ähnliche Peptidrezeptoragonisten | Sie steigern die Insulinproduktion und senken gleichzeitig die Zuckerkonzentration. |
| Insulin | Fördert die Aufnahme von Glukose durch das Körpergewebe. |
| Thiazolidon-Derivate | Erhöht die Empfindlichkeit zellulärer Rezeptoren gegenüber Insulin. |
In den meisten Fällen werden 2 oder 3 miteinander verträgliche Medikamente verschrieben. Durch die gleichzeitige Einnahme von Medikamenten zur Steigerung der Insulinproduktion mit Medikamenten, die die Empfindlichkeit der Zellen gegenüber dem Hormon beeinflussen, kann eine wirksame Senkung des Blutzuckers erreicht werden.
Es ist gefährlich, Medikamente selbst auszuwählen. Auch ein starker Abfall der Zuckerkonzentration wirkt sich nachteilig auf die Funktion des Körpers aus. Wenn das Medikament Nebenwirkungen verursacht, wird es von einem Therapeuten ersetzt. Wenn die Medikamente nicht wirken, wird der Patient auf eine Insulintherapie umgestellt.
Insulintherapie
Insulin wird als Therapie verschrieben, wenn die Produktion des Hormons durch die Bauchspeicheldrüse nachlässt. Dosierung und Anzahl der Injektionen richten sich nach der Art der verordneten Diät und dem Grad der körperlichen Aktivität. Einem übergewichtigen Patienten mit Diabetes wird eine kohlenhydratarme Diät verschrieben, die eine häufigere Überwachung der Glukosekonzentration erfordert.
Durch die Verwendung von Injektionen können Sie die Funktionalität der Bauchspeicheldrüse aufrechterhalten (das Organ verschleißt nicht durch erhöhte Belastung). Es verringert auch die Wahrscheinlichkeit von Komplikationen.
Darüber hinaus ermöglicht die Verwendung von Injektionen:
- den Blutzuckerspiegel im Laufe des Tages normalisieren;
- die Produktion des Hormons durch die Drüse selbstständig verbessern, als Reaktion auf einen Anstieg der Glukosekonzentration nach dem Essen;
- die Bildung von Glukose aus Nichtkohlenhydratverbindungen reduzieren;
- Kontrolle der Glukoseproduktion in der Leber;
- Normalisieren Sie die Lipid- und Glucagonproduktion.
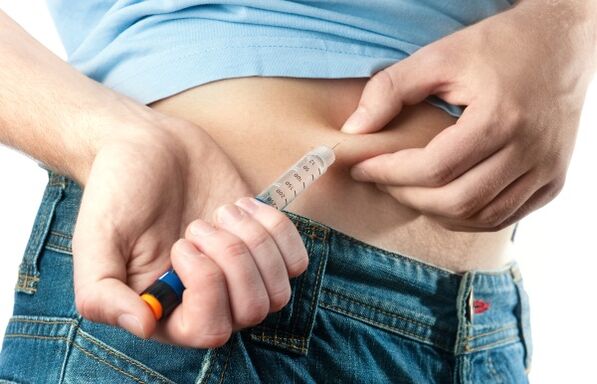
Die Injektionen sind schmerzlos und werden mit einer speziellen Spritze mit Markierungen zur Kontrolle der Medikamentenmenge verabreicht. Der Zuckerspiegel wird vor und nach dem Eingriff gemessen.
Diät bei Typ-2-Diabetes. Ernährungsgrundsätze
Bei der Behandlung von Diabetes ist es notwendig, ständig eine Diät einzuhalten, die von der Schwere der Erkrankung, dem Vorliegen von Übergewicht und körperlicher Aktivität abhängt. Das Menü muss mit dem behandelnden Facharzt abgestimmt werden. Ändert sich die Zuckermenge (steigt oder sinkt), stellt der Therapeut die Ernährung um.
Bei der Einhaltung einer Diät müssen wichtige Bedingungen beachtet werden:
- Das Essen sollte zu bestimmten Zeiten mindestens sechsmal am Tag erfolgen.
- das Essen sollte nicht kalorienreich und leicht verdaulich sein;
- Wenn Sie übergewichtig sind, ist es notwendig, den Kaloriengehalt Ihrer Mahlzeiten zu reduzieren;
- die aufgenommene Salzmenge sollte auf ein Minimum reduziert werden;
- Alkohol und Fast-Food-Snacks sind ausgeschlossen;
- hoher Fruchtgehalt und Einnahme von Vitaminpräparaten zur Aufrechterhaltung der Immunität.
Es ist ratsam, Gerichte ohne oder mit einer minimalen Menge Öl zuzubereiten (Sie können kochen oder backen). Es ist notwendig, die Menge an sauberem Wasser zu erhöhen, die pro Tag verbraucht wird. Berücksichtigen Sie bei der Erstellung eines Menüs unbedingt das Vorhandensein anderer Pathologien (Erkrankungen des Magen-Darm-Trakts, des Herzens, der Nieren).
Verbotene Produkte
Diabetes mellitus Typ 2 (Diät und Behandlung führen bei richtiger Ernährung zu einem positiven Ergebnis) in milder Form kann durch den Verzicht auf schädliche Gerichte und Lebensmittel aus der Ernährung beseitigt werden.
| Streng verbotene Produkte | Bedingt verbotene Produkte |
|---|---|
|
|
Die Menge des Verzehrs bedingt verbotener Produkte muss mit dem behandelnden Facharzt abgestimmt werden. Sie erhöhen die Glukosemenge, aber allmählich. Es ist verboten, zwei oder mehr Arten von Produkten aus der Liste der bedingt verbotenen Produkte gleichzeitig zu konsumieren.
Wie kann man den Blutzuckerspiegel kontrollieren, wenn man an Diabetes leidet?
Diabetes erfordert eine regelmäßige Überwachung des Zuckerspiegels.Um es zu Hause zu messen, wird ein Blutzuckermessgerät verwendet.Es ist zwingend erforderlich, täglich morgens vor dem Essen Messungen durchzuführen. Messen Sie nach Möglichkeit über den Tag verteilt (nach dem Essen, intensiver körperlicher Aktivität).
Alle Daten müssen in ein spezielles Notizbuch eingetragen werden, das dem Therapeuten bei der nächsten Untersuchung vorgelegt werden muss. Die Therapie (Medikamente, Ernährung) wird entsprechend der Dynamik der Glukoseveränderungen angepasst. Darüber hinaus ist es notwendig, alle 3 bis 6 Monate einen Labortest durchführen zu lassen (durch Ihren Arzt festgelegt).
Liste der zugelassenen Produkte mit Angabe des GI
Wenn Sie an Diabetes leiden, können Sie die folgenden Lebensmittel in beliebiger Menge zu sich nehmen, jedoch unter Berücksichtigung ihres Kaloriengehalts und GI.
| Einkaufsliste | GI (glykämischer Index) |
|---|---|
| gekochte Eier | 48 |
| gekochte Pilze | fünfzehn |
| Grünkohl | 22 |
| gekochte Krebse | 5 |
| Kefir | 35 |
| Soja Milch | dreißig |
| Quark | Vier fünf |
| Tofu-Käse | fünfzehn |
| fettarme Milch | dreißig |
| Brokkoli | 10 |
| Gurken | 10 |
| Tomate | zwanzig |
| Aubergine | zwanzig |
| Oliven | fünfzehn |
| Rettich | 10 |
| Äpfel | dreißig |
| Birne | 3. 4 |
| Pflaume | 22 |
| Kirsche | 22 |
| Roggenmehlbrot | Vier fünf |
| Dill | fünfzehn |
| Salat | 10 |
| Graupenbrei in Wasser | 22 |
| Weizennudeln | 38 |
| Getreide | 40 |
| Brot | Vier fünf |
| Marmelade | dreißig |
Der Therapeut kann diese Liste unter Berücksichtigung der körperlichen Aktivität und der Schwere der Erkrankung erweitern.
Hausmittel
Diabetes mellitus Typ 2 (Ernährung und Behandlung sind notwendige Voraussetzungen, um die Entstehung von Komplikationen und die weitere Entwicklung der Krankheit zu verhindern) kann auch mit Volksheilmitteln kontrolliert werden. Es wird empfohlen, die Anwendung mit Ihrem Arzt zu besprechen.
Rezepte, die den Stoffwechsel im Körper normalisieren und die Gewichtsabnahme fördern:
- Mischen Sie 70 ml Honig und 40 g trockenen Zimt (Pulver) in 0, 4 Liter kochendem Wasser. Lassen Sie es über Nacht kalt. Das Getränk ist in 2 Portionen aufgeteilt. Morgens und abends anwenden. Die Therapiedauer beträgt bis zu 14 Tage.
- 10-12 Stücke in 0, 5 Liter Wasser dämpfen. Lorbeerblätter. Dreimal 30 ml verwenden. 10-tägiger Kurs. Es ist notwendig, 3 Kurse mit Pausen von 10 Tagen zu belegen.
- Anstelle von Teeblättern Lindenblüten dämpfen. Trinken Sie bis zu 2 Tassen Tee pro Tag.
- 350 g Knoblauch und Petersilie sowie 100 g Zitronenschale fein hacken. Umrühren und bis zu 14 Tage kalt stellen. Nehmen Sie 10 bis 12 mg pro Tag ein.
- 20 g Bohnen in 1 Liter Wasser kochen (4 Stunden). Bis zu 300 ml pro Tag verzehren (kann in Portionen aufgeteilt werden). Die Therapiedauer beträgt 31 Tage.
- Fertiggetränke statt Tee (400 ml pro Tag verzehren) aus:
- Kräuter Johanniskraut, Kamille, Preiselbeere;
- Espenrinde;
- Bohnenflügel;
- Ganzer Zimt.

Bei einer Unverträglichkeit oder allergischen Reaktion werden die Getränke vom Speiseplan ausgeschlossen.
Körperliche Bewegung
Körperliche Aufwärmübungen sollten auch dann durchgeführt werden, wenn keine Gewichtsprobleme vorliegen. Durch Übungen können Sie die Funktion des Herzens, der Blutgefäße und der Atmungsorgane normalisieren und den Allgemeinzustand des gesamten Körpers stabilisieren.
Beim Training ist es wichtig, die Belastung richtig zu berücksichtigen, da eine erhöhte Kalorienverbrennung schnell zu Hungergefühlen führt und die Nahrung nach dem Training mit einer großen Glukosefreisetzung ins Blut verdaut werden kann.
Empfohlene Sportarten bei Diabetes:
- Hantelübungen;
- Spaziergänge im Park oder leichtes Joggen;
- Radfahren;
- schwimmen;
- Yoga;
- ruhiger Tanz

Es empfiehlt sich, die Art des Unterrichts mit Ihrem behandelnden Facharzt zu besprechen. Zusätzlich dazu, dem Prozess die nötige Zeit zu widmen.
Komplikationen der Krankheit.
Wenn die Krankheit in einem fortgeschrittenen Stadium erkannt wird, wurde eine unzureichende Behandlung durchgeführt oderDer Patient hat die Empfehlungen des Spezialisten nicht befolgt, es können gefährliche Komplikationen auftreten:
- Schwellung.Ödeme können nicht nur an der Außenseite (Arme, Beine, Gesicht), sondern auch im Inneren des Körpers entstehen. Abhängig von der Ursache der Symptomentwicklung. Dies kann auf die Entwicklung einer Herz- oder Niereninsuffizienz zurückzuführen sein, die sich ebenfalls als Komplikation von Diabetes entwickelt.
- Schmerzen in den Beinen.Das Symptom tritt zunächst bei intensiver körperlicher Aktivität auf. Mit fortschreitender Erkrankung treten die Schmerzen auch nachts auf. Darüber hinaus treten Taubheitsgefühle in den Extremitäten und ein vorübergehender Gefühlsverlust auf. Es kann zu einem brennenden Gefühl kommen.
- Das Auftreten von Geschwüren.Aufgrund des erhöhten Zuckergehalts kommt es zu einer schlechten und langwierigen Wundheilung, was zur Entstehung offener Geschwüre führt. Der Therapeut empfiehlt, auch kleine Schnittwunden sorgfältig zu behandeln, bis die Wunde vollständig verheilt ist.
- Entwicklung von Gangrän.. Bei Diabetes ist der Zustand der Blutgefäße verändert, was zu deren Verstopfung führen kann. Am häufigsten wird dieses Phänomen an den Extremitäten beobachtet. Durch die Bildung eines Blutgerinnsels gelangt kein frisches Blut mit Sauerstoff und Nährstoffen zur Hand oder zum Fuß. Es kommt zum Gewebetod. Zunächst kommt es zu Rötungen, begleitet von Schmerzen und Schwellungen. Wenn keine Behandlung erfolgt, wird es irgendwann blau. Das Glied wird amputiert.
- Druckanstieg/-abfall.Veränderungen des Blutdrucks treten häufig aufgrund einer Nierenfunktionsstörung auf.
- Essen.Dieser Zustand kann bei einem starken Anstieg oder Abfall der Glukosekonzentration (aufgrund einer Überdosis Insulin) auftreten. Oder aufgrund einer starken Vergiftung des Körpers mit Giftstoffen, die bei der Energiebildung aus Fettzellen entstehen. Gleichzeitig ist der Patient mit kaltem, klebrigem Schweiß bedeckt, die Sprache wird undeutlich und er wird bewusstlos. Wenn die Glukose ansteigt, entsteht ein charakteristischer Acetongeruch. Es folgt Bewusstlosigkeit. Ohne Hilfe ist ein schneller Tod möglich.
- Sehbehinderung. Aufgrund einer schlechten Ernährung des Augengewebes und der Nerven. Zunächst treten Flecken und Schleier auf und nach und nach kann es zur völligen Erblindung kommen.
- Beeinträchtigte Nierenfunktion.Aufgrund der großen Belastung des Organs kommt es zu Nierenversagen.
Durch die Behandlung von Diabetes können Sie die Entstehung von Folgen vermeiden. Durch die rechtzeitige Erkennung des Auftretens von Komplikationen wird deren weiteres Fortschreiten verhindert.
Klinische Leitlinien für Typ-2-Diabetes
Wird Diabetes festgestellt, sind ein dringender Arztbesuch und eine Zuckeruntersuchung notwendig. Bei bestätigter Erkrankung ist eine vollständige Untersuchung erforderlich. Als nächstes müssen alle Empfehlungen des behandelnden Spezialisten befolgt werden (Ernährung, Medikamente, Übungen). Achten Sie darauf, Ihre Blutzuckerkonzentration zu überwachen. Ändert sich der Zustand, muss der behandelnde Arzt die Behandlung anpassen.
Diabetes mellitus kann sich schleichend entwickeln und bereits im mittleren Stadium erkannt werden. Bei Typ 2 ist die Ernährung die Grundlage der Behandlung. In fortgeschrittenen Fällen sind Medikamente oder Insulinspritzen erforderlich.













































































